
Schizofreni, utmattningssyndrom eller depression. Idag bygger alla psykiatriska diagnoser på bedömning av patientens beteende. Objektiva test skulle underlätta – och minska stigmat kring psykisk ohälsa, menar forskare.
Det finns inga objektiva mått för psykiatriska diagnoser. Men forskning pågår om en rad olika metoder. De som ligger närmast är blodprov för utmattningssyndrom och psykologtester som möjliggör skräddarsydd behandling.
Idag bygger en psykiatrisk diagnos på det patienten berättar om sina besvär. En deprimerad patient kan till exempel säga: ”jag har ingen matlust, jag sover uselt, har mycket ångest och känner att allt känns meningslöst”.
Läkaren observerar också patientens kroppsspråk, exempelvis att hen går och talar långsamt och har utslätad ansiktsmimik. Ibland används också skattningsskalor då patienten får ange med en siffra hur starkt ett symtom är, för att läkarens ska kunna bedöma sjukdomens svårighetsgrad. Även information från anhöriga kan vara till hjälp i bedömningen.

Men det finns inga lab- eller röntgenundersökningar som kan hjälpa till att ställa en diagnos, som högt blodsocker vid diabetes eller avvikande slätröntgen vid benbrott.
– De psykiatriska diagnoser vi har baseras på internationell konsensus om vad vi kallar depression, schizofreni och så vidare, en diskussion som pågått i 100 år, säger Lars Farde, som är professor i psykiatri vid Karolinska Institutet.
I svensk sjukvård används idag diagnosklassifikationen ICD-10 parallellt med DSM-5, se faktaruta.
Schizofreni kan vara flera olika sjukdomar
– I arbetet med patienter skulle mätbara biologiska markörer vara till stor hjälp, både för att sätta rätt diagnos och för att avgränsa olika psykiska sjukdomar ifrån varandra. Det är till exempel fullt möjligt att det vi idag kallar schizofreni kan visa sig vara en rad sjukdomar med likartade symptom men med olika orsak. På så sätt skulle biomarkörerna i sig kunna ge avgörande ledtrådar för att äntligen identifiera sjukdomarnas orsaker, säger Lars Farde.
Han har i 40 år använt positronemissionstomografi, PET, för att bland annat försöka ta reda på den biologiska grunden för schizofreni. I dagsläget bygger diagnosen, som andra psykiatriska diagnoser, på att patienten har tillräckligt många av de symtom som man kommit överens om ska gälla för diagnosen.
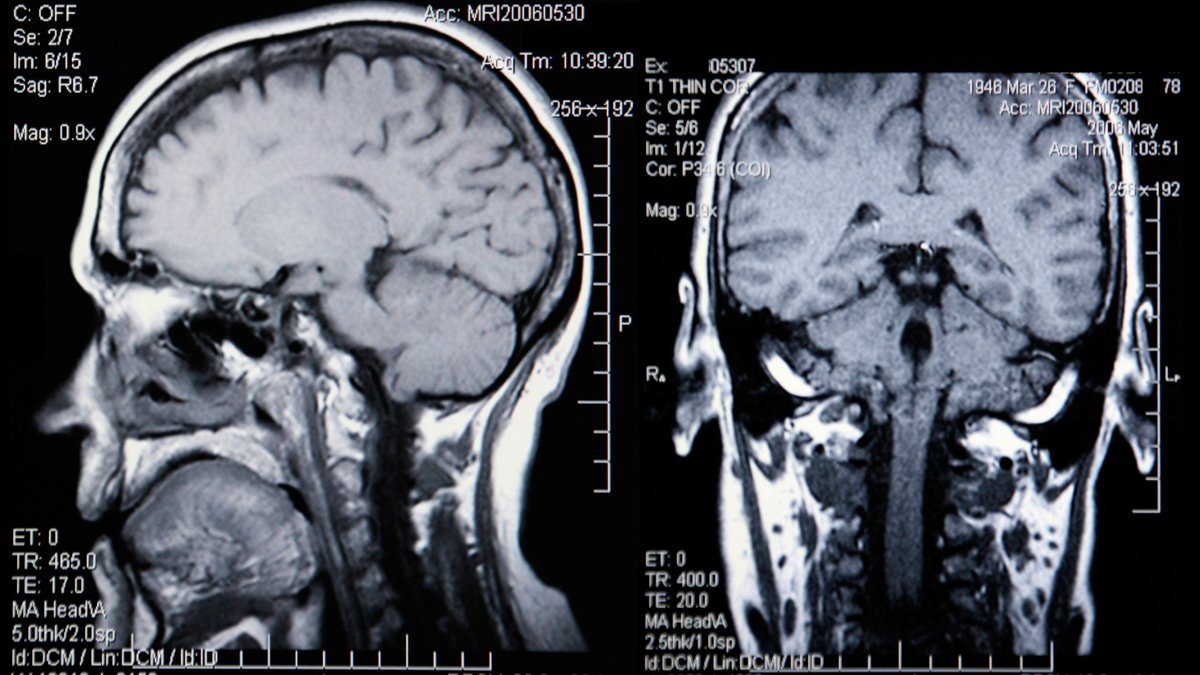
PET-kamera visar hjärnan i 3D
I blodet injiceras ett ämne som är märkt med kortlivad radioaktivitet och som letar sig in
i hjärnan och binder till olika receptorer för signalsubstanser. Med PET-kameran registreras radioaktiviteten, så att man får en tredimensionell bild av hur receptorerna är fördelade i hjärnan och kan följa förändringar över tid.
Magnetkamera visar hjärnans nätverk
I magnetresonanstomografi, MR, används en magnetkamera för att skapa tvärsnittsbilder av hjärnan. Funktionell MR mäter förändringar i syrehalten i hjärnans olika delar, då hjärnan aktiveras genom att personen utför olika test.
I studier där grupper av patienter med schizofreni jämförts med grupper av friska kontrollpersoner har man sett en större frisättning av signalsubstansen dopamin hos patienter än friska. Patienterna har också en ökad kapacitet att omvandla förstadiet L-dopa till dopamin. Men nivåerna växlar stort i båda grupperna och det finns en överlappning mellan sjuka och friska. PET går därför inte att använda i klinisk diagnostik än.
– Sannolikt beror det på att schizofreni är en grupp av sjukdomar som har likartade symtom, men olika orsak. Några patienter har ett överaktivt dopaminsystem, andra inte. Så vi kan inte förvänta oss att hitta en diagnostisk markör som är användbar för alla.
Mindre serotonin hos deprimerade
Man har också på gruppnivå sett att en av receptorerna för signalsubstansen serotonin finns i mindre mängd hos deprimerade personer än friska, men problemet är detsamma här: överlappningen med friska gör att testet inte kan användas i diagnostik.
– Den nyaste PET-forskningen utforskar kopplingar, synapser, mellan nervceller i olika
delar av hjärnan. Två inledande studier talar för sänkt synapstäthet vid schizofreni. Flera studier pågår världen över, säger Lars Farde.
Läs också: 3 frågor som minskar risken att få fel diagnos
Skillnader i hur hjärnan kommunicerar internt
Predrag Petrovic är psykiater och forskare vid Karolinska Institutet. Han samarbetar nu med forskare i Oxford i studier av hur hjärnans olika delar kommunicerar med varandra, så kallad konnektivitet. Det finns en hierarki: alla delar kommunicerar inte med alla och man ser skillnader mellan friska och sjuka.
Ett exempel är att ju högre risk för bipolär sjukdom, desto mindre är ett område långt fram i hjärnan som är en viktig sambandscentral, så patienten får en sämre konnektivitet med resten av hjärnan. Området är dessutom viktigt för upplevelsen av jaget.
– Hypotesen är att sämre funktion i detta område gör att hjärnan inte signalerar att man beter sig avvikande från sitt normala beteende. Men som med PET-forskningen är problemet överlappningen med friska. Men på sikt kommer vi att kunna se individuella mönster i hur delarna kommunicerar med varandra och alltså hur personen fungerar.

AI lär sig känna igen schizofreni
Ett annat hett forskningsfält är maskininlärning, det vill säga en typ av artificiell intelligens. När man matar in hjärndata kan datorn lära sig hur en schizofren persons hjärna ser ut och sedan leta efter samma mönster hos nya patienter. Den kan då med stor sannolikhet förutsäga om personen har schizofreni.
– Men det används inte kliniskt än. Träffsäkerheten är för dålig och våra diagnoser är för inexakta. Och sjukdomar är inte heller antingen eller, utan en glidande skala från få symtom till fullskalig sjukdom. Men maskininlärning kommer att komma även inom kliniskt arbete.
Kognitiv test kan visa på problem
Men något som redan finns är psykologiska test för att beskriva den kognitiva profilen, vilket innebär en kartläggning av hur bra du är på olika mentala förmågor som till exempel att lösa problem, anpassa dig dynamiskt och reglera känslor. Du kan vara jättebra på en del sådana förmågor, medelbra på en del och dålig på andra.
– Alla människor har olika kognitiva profiler. Testerna finns redan, men används alldeles för lite kliniskt. Till exempel vid adhd kan testen visa om individen främst har problem med regleringen av uppmärksamhet eller känslor, så att vi kan hjälpa hen mer precist.
Hörseltest vid adhd- och autismutredning
Barnpsykiatern Emma Claesdotter-Knutsson tycker att barnpsykiatrins utredningar ibland är alltför subjektiva, vilket medför både över- och underdiagnostik av autism och adhd. Hon har därför utforskat metoden hjärnstamsaudiometri, ABR, som skulle kunna användas som komplement i utredningarna.
Unga som söker sig till BUP fick genomgå både hjärnstamsaudiometri och sedvanlig BUP-utredning med neuropsykologiska test. Alla barn med adhd hade tre ABR-avvikelser jämfört med kontrollgruppen. Patienterna med autismspektrumdiagnos hade en avvikelse.
– Studien visar att ABR skiljer ut adhd- respektive autismgruppen från normala kontroller. Då vi har tittat på skillnader på gruppnivå, kan vi inte dra slutsatser om den enskilda individen. Det behövs mer forskning, säger Emma Claesdotter-Knutsson.

Hjärnstamsaudiometri
Används bland annat för att testa nyföddas hörsel. Med elektroder på pannan och bakom öronen mäter man hjärnstammens automatiska respons på klickljud, då ljudimpulsen färdas från trumhinnan mot hjärnbarkens hörselcentrum. En avvikelse jämfört med standardkurvan visar var förändringen i hjärnstammens reaktion finns. I forskningen om adhd och autism har en vidareutveckling av metoden använts.
Utmattningssyndrom syns i blodprov
Marie Åsberg är professor emerita i psykiatri vid Karolinska Institutet. Hennes forskargrupp har visat att patienter med utmattningssyndrom har fragment i blodet av astrocyter, en typ av stödceller som finns bara i hjärnan. De har också förhöjda nivåer av proteinet aquaporin4 som är kopplat till hjärnan.
– Det är väldigt intressant, för det talar för hjärnpåverkan. De här två biomarkörerna skiljer tydligt ut utmattade från deprimerade och friska. De skulle kunna användas kliniskt, men kostar pengar och man måste känna till dem och tycka att de är bättre än en klinisk bedömning.
Gruppens nyaste studie visar att det neuropsykologiska testet MapCog, som mäter förmågan att vidmakthålla och snabbt skifta uppmärksamheten, också skiljer väldigt tydligt mellan utmattningssyndrom och friska kontrollpersoner. Testet görs på en surfplatta och skulle kunna utföras av en undersköterska på vårdcentralen.
Ökad självmordsrisk syns i ryggmärgsvätska
Det finns också studier av djupt deprimerade patienter som visat att låga nivåer i ryggmärgsvätska av 5-HIAA, en nedbrytningsprodukt av serotonin, är förknippat med förhöjd självmordsrisk. Men testet används inte kliniskt för att det kräver att patienten är medicinfri. Antidepressiv medicin sänker 5-HIAA-nivåerna.
Vad skulle objektiva mått betyda för patienterna?
– Jag tror att det vore viktigt för många. De skulle bland annat respekteras mer av
omgivningen, i stället för att få höra ”det där är bara psykiskt” och andra förnedrande, svepande omdömen, säger Lars Farde.
Marie Åsberg håller med.
– Många patienter har funderingar som ”vad är det för fel på mig, är jag en dålig människa?”. Det okända fasar vi för. En diagnos är en förklaringsmodell som reducerar ångest. Så länge vi inte har det försöker hjärnan förstå, säger hon.
ICD-10 och DSM
ICD-10, International Statistical Classification of Diseases and Related Health Problems , har utvecklats av WHO och listar alla sjukdomsdiagnoser. Det finns drygt 100 psykiatriska diagnoser, indelade i tio huvudgrupper, såsom schizofreni och andra psykoser, förstämningssyndrom (till exempel depression och bipolär sjukdom) och beteendestörningar (exempelvis hyperaktivitetsstörningar). ICD-systemet används brett inom svensk sjukvård och varje diagnos har en kod som matas in i olika sammanhang.
DSM-klassifikationen, Diagnostic and Statistical Manual of Mental Disorder s, utvecklades av det amerikanska psykiaterförbundet och var inledningsvis i huvudsak avsett för forskning. Tanken var att om man i USA publicerar en studie om schizofreni ska kriterierna vara desamma som i Sverige eller Japan, vilket inte var fallet på 1960- och 70-talet. DSM har uppdaterats efterhand och idag används den femte versionen, DSM-5.
De båda systemen är överlappande och det har funnits en interaktion genom åren.
I DSM beskrivs de olika symtom en sjukdom kan ge. Patienten behöver ha ett visst antal av dem för att få diagnosen. Till exempel för depression anges nio olika symtom och patienten behöver ha fem av dem för att uppfylla kriterierna för depression.
Många svenska psykiatrer sätter diagnos enligt DSM och ”översätter” sedan till ICD för att det ska passa in i sjukvårdens administrativa system.
Källa: Lars Farde
Text: Inna Sevelius på uppdrag av forskning.se








